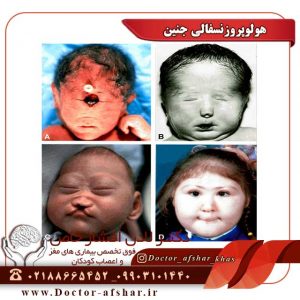
بروز هر بیماری در کودک و نوجوان موجب نگرانی و ایجاد استرس در والدین شان میشود.بیماری ممکن است بعلت یک تب و سرماخوردگی زود گذرباشد و یا اینکه ناشی از یک مشکل مهم و جدی در مغز بوده و به صورت حمله تشنج تظاهر یابد.در مقایسه با تبهای زودگذر ، تشنج در دوران کودکی پدیده چندان شایعی نیست و حدود ۲ درصد کودکان در دوره ای از عمر خود، تشنج را تجربه می کنند. اماآیا این تشنج ها علت خاصی دارند؟ چرا پدر و مادرها نگران تشنج در فرزند خود میشوند؟ چه تفاوت هایی میان تشنج ساده و صرع وجود دارد؟ و چه درمانی هایی برای کنترل صرع وجود دارد؟ این ها سوالاتی هستند که ممکن است ذهن شما را نیز به عنوان پدر و مادر کودک درگیر کرده باشد. با ما در این مطلب همراه باشید تا به بررسی بیشتر این پدیده در کودکان بپردازیم.

تشنج چیست؟
علت تشنج ، تخلیه الکتریکی غیرطبیعی و نابجایی است که همزمان در تعداد زیادی از سلول های مغزی (یا همان نورون ها) اتفاق می افتد و تغییرات حرکتی ، حسی و یا رفتاری در کودک و نوجوان ایجاد میشود. تشنج به شکل های مختلف مانند لرزش بدن، سفت شدن اندام ها، شل شدن بدن، خیره ماندن چشم ها، زمین خوردن و کاهش میزان هوشیاری بروز می کند.یکی از شکلهای شایع تشنج به زبان ساده، زمین خوردن ناگهانی کودک و دست وپا زدن و سیاه شدن لبها و خروج کف از دهان است( به بیان علمی میگوییم تشنج جنرالیزه تونیک-کلونیک)
تفاوت تشنج و صرع چیست؟
تشنج هایی که به مرور زمان تکرار شوند، و فاصله این تکرار بیش از 24 ساعت می باشد، صرع یا اپی لپسی (Epilepsy) نامیده می شوند. بنابراین نمیتوان هر تشنجی را صرع نامید. یعنی ممکن است تشنج یک بار اتفاق افتاده و گذرا باشد و مجددا این شرایط برای کودک رخ ندهد. اما اگر تشنج تکرار شود، در این حالت گفته میشود که فرد به بیماری صرع مبتلا گشته است.
علت تشنج در کودکان ونوجوانان چیست؟
تشنج معمولاً به علل مختلفی رخ میدهد و پزشک اعصاب با بررسی هایی که انجام می دهد، تا حد زیادی میتواند علت آن را پیدا کند.
علت تشنج
علت تشنج می تواند یکی از موارد زیر باشد:
• تب
• عفونت های مغز یا پرده های اطراف مغز(مننژیت و یا انسفالیت)
• خونریزی مغزی به علت ضربه به سر (مثلا در تصادفات،سقوط از ارتفاع)
•کاهش قند خون
•اختلالات املاح خون (کمی یا زیادی سدیم، کاهش منیزیم و کلسیم)
• التهابات قدیمی مغز همراه با ایجاد بافت های جوشگاهی یا اسکار در مغز
•اشکال ساختمانی در مغز به صورت مادرزادی
•بیماری های ارثی که به بافت مغز آسیب می زند
گاهی پزشک در بررسی هایی که انجام می دهد، هیچ مورد خاصی به عنوان علت تشنج در کودکان پیدا نمی کند.این موارد، صرع بدون علت یا صرع اولیه نامیده می شود. با مطالعات و آزمایش هایی که امروزه انجام شده مشخص گردیده است که این نوع صرع منشا ژنتیکی دارد و ژن هایی نیز به عنوان عامل این نوع تشنج ها کشف شده اند.
در هر بیمار مبتلا به تشنج چه اقدامات تشخیصی و درمانی باید صورت گیرد؟
در تشنجات حاد که بیمار را به اورژانس برده شده و بستری میگردد ، بلافاصله اکسیژن داده میشود و داروی ضد تشنج سریع الاثر مانند دیازپام تزریقی تجویز میگردد.
اقدامات مهم بعدی شامل آزمایشات خون ، نوار مغز ، و تصویربرداری مغز است . نتایج توسط پزشک اعصاب تفسیر میشود و درمان مناسب بر اساس این یافته ها وهمچنین معاینه بالینی ، نوع تشنج و عامل ایجاد کننده آن آغاز میگردد.
انواع تشنج
در ادامه برای درک بهتر موضوع ، به توضیح انواع تشنج می پردازیم که به دو دسته کلی تقسیم میشود:
1. تشنج هایی که ناشی از تب هستند و شیوع آنها حدود پنج درصد است و بدنبال بیماریهای عفونی شایع مانند سرماخوردگی ویروسی ساده ، عفونت میکروبی گوش و گلو، سینوزیت،عفونت ریه (پنومونی)، عفونت ادراری (پیلونفریت)و اسهال روی میدهند. سنین شایع تشنج تبدار بین ۶ماه تا ۶ سالگی است.
معمولا در تب و تشنج ساده، مغز آسیب نمیبیند و حساسیت بیش از حد سلولهای مغزی به تب مطرح است.احتمال بروز تب و تشنج و تکرار آن در بیمارانی که بستگان نزدیک آنها سابقه تشنج دارند ، بیشتر است. درضمن اگر کودک یک بار تشنج با تب را تجربه کرده باشد، احتمال تشنج دوباره در او بیشتر است. این احتمال در کسانی که به مهد کودک میروند و جنس مذکر نیز بالاتر است. پدر و مادر باید بدانند که در هر تشنج تب خیز احتمال عفونت مغز بسیار کم است اما به هر حال خطری است که همیشه باید گوشه ذهن باشد و پزشک اعصاب با بررسی هایی که انجام میدهد (مثل پونکسیون مایع مغزی-نخاعی یا ال پی) این موضوع را تشخیص می دهد.
اگر در تب و تشنج ساده، عفونت مغز روی ندهد، فرآیندی خوش خیم محسوب میشود و فقط کنترل تب و درمان حمایتی کفایت می کند . در مواردی که پزشک اعصاب صلاح بداند ،از داروهای ضد تشنج مانند دیازپام به مدت سه روز اول هر بیماری تبدار استفاده میگردد.مصرف استامینوفن و سایر تب بر ها به تنهایی نمی تواند از تشنج تب خیز پیشگیری کند. البته مصرف تب برها برای بهبود حال عمومی و خواب راحتتر و کاهش بیقراری بیمار حتما توصیه میشود.
درمان صرع در کودکان و نوجوانان
اگر پزشک متخصص مغز و اعصاب تشخیص دهد که شخص به صرع مبتلاست، باید درمان دارویی شروع شود. نوع دارو بر اساس سن بیمار و همچنین نوع تشنج انتخاب میشود.
برخی از داروهای پر مصرف عبارتند از : فنوباربیتال،فنی تویین،والپروات سدیم ، لوتیراستام ،کاربامازپین،اکس کاربازپین، لاموتریژین، توپیرامات، اتوسوکسماید، کلوبازام و ….
طول مدت درمان ، دو سال پیاپی و بدون حمله تشنجی است. حتما نوار مغز نیز باید پاک شده باشد و امواج تشنجی نداشته باشد. قطع دارو با نظر پزشک مغز و اعصاب و به صورت تدریجی انجام می گیرد.بعضی از بیماران مبتلا به صرع باید تا آخر عمر از داروهای ضد تشنج استفاده کنند.
نکات مهم درباره صرع و تشنج
در مورد افراد مبتلا به صرع ،مصرف منظم و به مقدار کافی داروهای ضد تشنج بسیار ضروری است.
مراجعه دوره ای (معمولا هر۴-۳ ماه )به پزشک اعصاب توصیه میشود.
پرهیز از عوامل استرس زا که احتمال تشنج را بالا میبرند نیز بسیار مهم است.بعضی از موارد قابل توجه عبارتند از:
•مراقبت از ابتلای مکرر به بیماریهای عفونی (خودداری از ملاقات بیماران تبدار و پرهیز از رفتن به مکان های پر جمعیت)
•پرهیز ازبیخوابی وگرسنگی طولانی
•خودداری از بازی با موبایل و بازی کامپیوتری
•پرهیز از زیاده روی در کار با وسایل مانیتور دار مانند تلویزیون،لپ تاپ، تبلت ،کامپیوتر و … (یعنی بیش از یک یا دو ساعت در ۲۴ ساعت نشود،حتما آموزشی باشد و دارای تصاویر جنگی و یا صحنه ترسناک نباشد. )
•دیر خوابیدن ممنوع است و حتما شروع خواب شبانه باید به موقع و منظم باشد(معمولا ساعت ۱۰ شب)
•خودداری از مصرف غذاهای با ماندگاری طولانی و دارای رنگها و طعم های مصنوعی (مصرف غذاهای سالم خانگی توصیه میشود)
•پرهیز از تنش و دعوا به خصوص در محیط خانواده
•دوری از نورهای تند و یا چشمک زن
•پرهیز از سرما و یا گرمای شدید.
•مصرف همزمان بعضی از داروها مانند پنیسیلین،ریتالین و…. با داروهای ضد تشنج ، آستانه تشنج را پایین میآورد(احتمال تکرار تشنج را زیاد می کند) و باید طبق نظر دکتر مغز و اعصاب استفاده شود.
•در بعضی از افراد مبتلا به تشنج برای مصرف واکسنها باید با دکتر مغز و اعصاب مشورت شود
•اگر بدنبال مصرف داروی ضد تشنج (به ویژه در طی ۱۴-۱۰ روز اول مصرف دارو)عارضه ای مانند خارش، ،پوسته ریزی ،قرمزی ،کهیر و یا دانه های پوستی مشاهده شود مطرح کننده حساسیت دارویی است و باید فورا به اورژانس مراجعه شود تا قطع دارو و درمان ضد حساسیت صورت گیرد.
اقدامات ضروری
تشنج در کودکان و نوجوانان به دو فرم اصلی باتب و بدون تب اتفاق می افتد. در هر دو مورد ، پدر و مادر باید تشنج را جدی بگیرند. در تشنج تبدار درمان طولانی مدت لازم نیست.
در تشنجهای بدون تب تکرار شونده و یا همان صرع،درمان با داروهای ضد تشنج ضروری است و معمولا دو سال یا کمی بیشتر ادامه داده میشود.تعیین نوع دارو، مدت زمان استفاده از داروی ضد صرع و همچنین زمان قطع آن به عهده و صلاحدید دکتر مغز و اعصاب میباشد.
آموزش خانواده و رعایت اقدامات حمایتی از افراد مبتلا به تشنج ضروری می باشد.
مراجعه دوره ای (معمولا هر۴-۳ ماه )به پزشک اعصاب توصیه میشود.
پرهیز از عوامل استرس زا که احتمال تشنج را بالا میبرند نیز بسیار مهم است.بعضی از موارد قابل توجه عبارتند از:
•مراقبت از ابتلای مکرر به بیماریهای عفونی (خودداری از ملاقات بیماران تبدار و پرهیز از رفتن به مکان های پر جمعیت)
•پرهیز ازبیخوابی وگرسنگی طولانی
•خودداری از بازی با موبایل و بازی کامپیوتری
•پرهیز از زیاده روی در کار با وسایل مانیتور دار مانند تلویزیون،لپ تاپ، تبلت ،کامپیوتر و … (یعنی بیش از یک یا دو ساعت در ۲۴ ساعت نشود،حتما آموزشی باشد و دارای تصاویر جنگی و یا صحنه ترسناک نباشد. )
•دیر خوابیدن ممنوع است و حتما شروع خواب شبانه باید به موقع و منظم باشد(معمولا ساعت ۱۰ شب)
•خودداری از مصرف غذاهای با ماندگاری طولانی و دارای رنگها و طعم های مصنوعی (مصرف غذاهای سالم خانگی توصیه میشود)
•پرهیز از تنش و دعوا به خصوص در محیط خانواده
•دوری از نورهای تند و یا چشمک زن
•پرهیز از سرما و یا گرمای شدید.
•مصرف همزمان بعضی از داروها مانند پنی سیلین و…. با داروهای ضد تشنج ، آستانه تشنج را پایین می آورد(احتمال تکرار تشنج را زیاد می کند) و باید طبق نظر دکتر مغز و اعصاب استفاده شود.
•در بعضی از افراد مبتلا به تشنج برای مصرف واکسنها باید با دکتر مغز و اعصاب مشورت شود
•اگر بدنبال مصرف داروی ضد تشنج (به ویژه در طی ۱۴-۱۰ روز اول مصرف دارو)عارضه ای مانند خارش، ،پوسته ریزی ،قرمزی ،کهیر و یا دانه های پوستی مشاهده شود مطرح کننده حساسیت دارویی است و باید فورا به اورژانس مراجعه شود تا قطع دارو و درمان ضد حساسیت صورت گیرد.
خلاصه
تشنج در کودکان و نوجوانان به دو فرم اصلی باتب و بدون تب اتفاق می افتد. در هر دو مورد ، پدر و مادر باید تشنج را جدی بگیرند. در تشنج تبدار درمان طولانی مدت لازم نیست.
در تشنجهای بدون تب تکرار شونده و یا همان صرع،درمان با داروهای ضد تشنج ضروری است و معمولا دو سال یا کمی بیشتر ادامه داده میشود.تعیین نوع دارو، مدت زمان استفاده از داروی ضد صرع و همچنین زمان قطع آن به عهده و صلاحدید دکتر مغز و اعصاب میباشد.
آموزش خانواده و رعایت اقدامات حمایتی از افراد مبتلا به تشنج ضروری می باشد.
سایر مطالب مرتبط
تغذیه کودکان مبتلا به تشنج
تب و تشنج
تشنج بدون تب در کودکان
علائم تشنج در کودکان
جهت کسب اطلاعات بیشتر درباره بهترین متخصص مغز و اعصاب کودکان در تهران می توانید به لینک مربوطه مراجعه نمایید
با تشکر از گروه سایت دکتر افشارخاص متخصص مغز و اعصاب اطفال در ونک